Częstoskurcz nadkomorowy jest najczęstszą objawową arytmią występującą w populacji dziecięcej (częstość występowania wynosi od 1:250-1:1000 dzieci).
Ważne jest, aby odróżnić częstoskurcz od tachykardii zatokowej spowodowanej przyspieszeniem pracy węzła zatokowego w odpowiedzi np. na wysiłek, emocje, lęk czy stany gorączkowe, niedokrwistość, zaburzenia czynności tarczycy czy niektóre leki.

DEFINICJA
Częstoskurczem nazywamy napadowy lub utrwalony nadmiernie szybki rytm serca. U dzieci najczęściej występują częstoskurcze przedsionkowo-komorowe (z udziałem dodatkowej drogi przewodzenia obecnej w zespołach preekscytacji np. w zespole Wolff-Parkinson-White – WPW), kolejnym co do częstości występowania jest częstoskurcz węzłowy, zdecydowanie rzadziej (10-15%) stwierdza się u dzieci częstoskurcze przedsionkowe.
Częstoskurcz może pojawić się w każdym wieku, również w okresie płodowym. Najczęściej dotyczy dzieci z prawidłową anatomią serca. U pacjentów z wrodzonymi wadami serca może pojawiać się w różnych okresach, zarówno przed jakimkolwiek leczeniem, we wczesnym okresie pooperacyjnym oraz w odległej obserwacji po leczeniu kardiochirurgicznym. Częstoskurcze mogą występować u pacjentów z zapaleniem mięśnia sercowego czy z kardiomiopatią.
OBJAWY
Stan dziecka w czasie częstoskurczu zależy od częstotliwości rytmu serca - im szybszy rytm tym przebieg kliniczny może być groźniejszy, czasu jego trwania - krótkotrwałe częstoskurcze zwykle przebiegają bezobjawowo. Istotne znaczenie ma stanu układu krążenia - pacjenci z prawidłową anatomią serca lepiej tolerują szybkie rytmy niż obciążeni patologią serca. Częstoskurcz, nawet utrwalony, o częstotliwości rytmu niewiele wyższej niż rytm prawidłowy może długo nie powodować żadnych objawów utrudniając rozpoznanie. U noworodków i niemowląt objawy częstoskurczu mogą być mało charakterystyczne jak: niepokój, bladość skóry, szybki oddech, słabe łaknienie, tętnienie naczyń szyjnych, zimne dłonie i stopy, częściej stwierdza się objawy niewydolności serca. Starsze dzieci mogą zgłaszać uczucie szybkiego bicia serca, lęk, ból w klatce piersiowej lub ból brzucha. W każdej grupie wiekowej może dojść do zasłabnięcia, omdlenia, a nawet do nagłego zatrzymania krążenia.
DIAGNOSTYKA
Konieczne jest dokładne zebranie informacji o objawach od rodziców dziecka i od pacjenta, zbadanie dziecka, wykonanie zapisu EKG oraz 24-godzinny zapis EKG metodą Holtera. Niezbędne jest badanie echokardiograficzne dla oceny anatomii i funkcji serca. W badaniach laboratoryjnych ważna jest ocena funkcji tarczycy.
Udokumentowanie częstoskurczu w standardowym lub/i w 24-godzinnym zapisie EKG metodą Holtera jest diagnostyczne.
U pacjentów, u których dane z wywiadu wskazują z dużym prawdopodobieństwem na występowanie napadów częstoskurczu, a nie udaje się uchwycić incydentu w zapisach EKG można wykonać badanie elektrofizjologiczne przezprzełykowe, a obecnie częściej inwazyjne.
LECZENIE
Częstoskurcz z bardzo szybkim rytmem serca może być stanem zagrożenia życia, wymaga pilnego leczenia. Celem leczenia jest przywrócenie rytmu zatokowego oraz zapobieganie następnym napadom.
Przerwanie częstoskurczu warto rozpocząć od odruchowego zwolnienia czynności serca poprzez pobudzanie nerwu błędnego: u najmłodszych dzieci ochłodzenie twarzy przez położenie na 10 - 15 sek. worka z lodem, u starszych próbę Valsavy (napięcie mięśni brzucha przy zatrzymanym wdechu) lub stanięcie na rękach, zabiegi należy powtarzać po kolejno stosowanych lekach antyarytmicznych
Przy niepowodzeniu tej metody konieczne jest leczenie w warunkach szpitalnych. Wystarczające może być dożylne podanie leków antyarytmicznych. Można też stosować przezprzełykową lub przezżylną stymulację serca. Dzieci z narastającymi objawami niewydolności serca mogą wymagać kardiowersji elektrycznej.
Leczenie profilaktyczne wystąpienia kolejnych napadów częstoskurczu polega na przewlekłym podawaniu właściwego dla danego dziecka leku czy leków antyarytmicznych. Dobór optymalnego leczenia wymaga kontrolnych zapisów holterowskich EKG.
U pacjentów powyżej 5 roku życia z nawracającymi częstoskurczami stosowane jest inwazyjne leczenie ablacją prądem o częstotliwości radiowej (RF) lub krioablacją. Wskazania do ablacji zawsze są ustalane indywidualnie. Zabieg wykonują wyszkolony zespół, u dzieci w znieczuleniu ogólnym, w warunkach sali operacyjnej. Ablacja jest metodą dającą szansę na trwałe wyleczenie pacjentów.
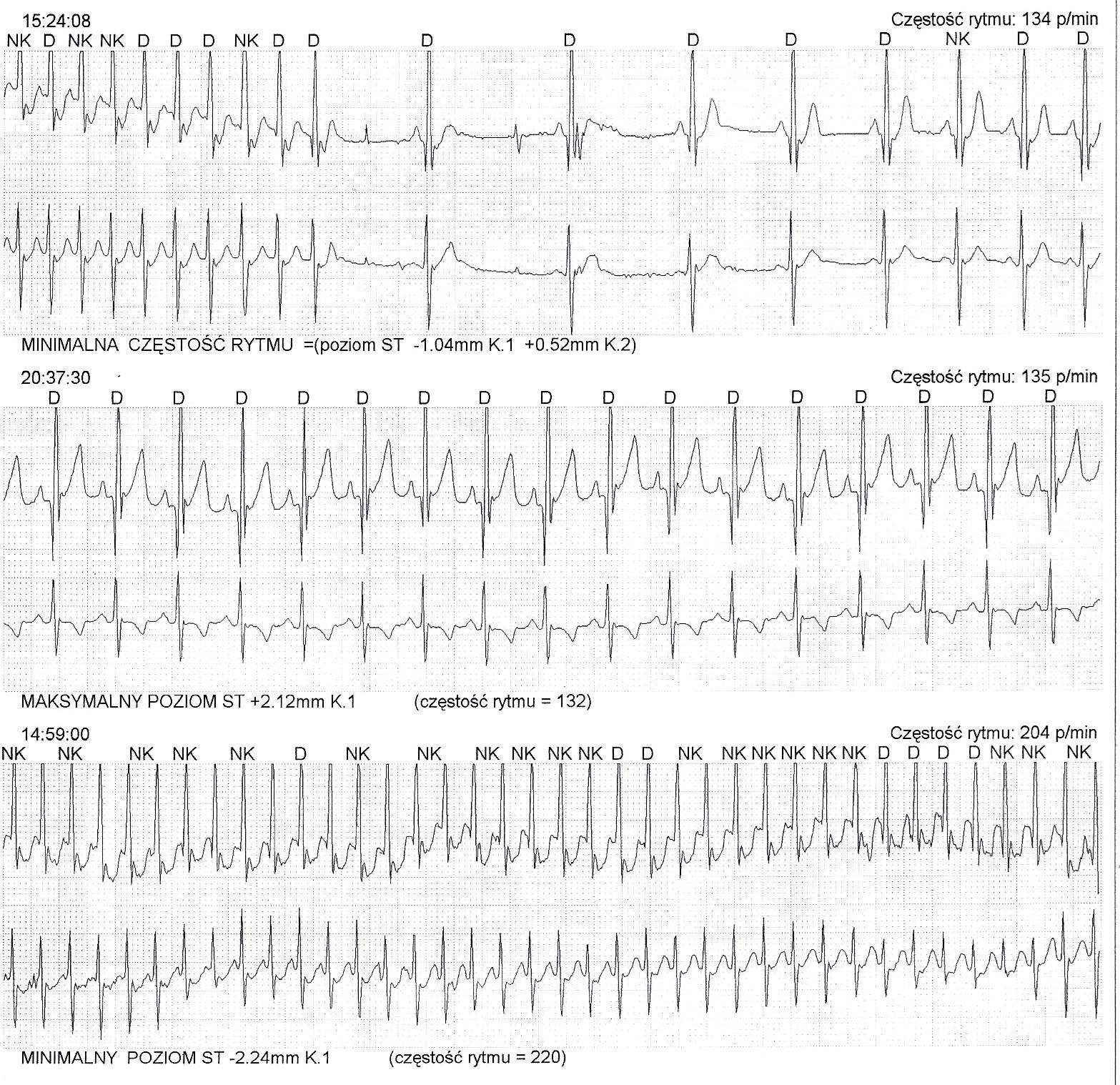
Fragment holtrowskiego zapisu EKG (dwa odprowadzenia) 2-letniej dziewczynki.
Górny pasek - ustąpienie częstoskurczu i powrót rytmu zatokowego, początkowo zwolnionego,
Środkowy pasek - rytm zatokowy,
Dolny pasek - częstoskurcz z prawidłowymi zespołami QRS, taki jak na początku górnego paska
Autor: Prof. dr hab. n. med. Katarzyna Bieganowska


